L'athérosclérose est une maladie insidieuse qui affecte les artères de moyen et gros calibre, se manifestant par l'accumulation de dépôts graisseux, appelés athéromes ou plaques d'athérosclérose. Ces plaques peuvent entraîner une réduction significative, voire un blocage complet, du flux sanguin, impactant ainsi des organes vitaux tels que le cœur, le cerveau, les reins, et les membres. Lorsque cette condition touche les artères coronaires, elle est désignée comme maladie coronarienne, une pathologie reconnue comme la première cause de décès à l'échelle mondiale. Le développement de l'athérosclérose est un processus complexe, débutant par une lésion répétée de la paroi interne des artères, l'endothélium.
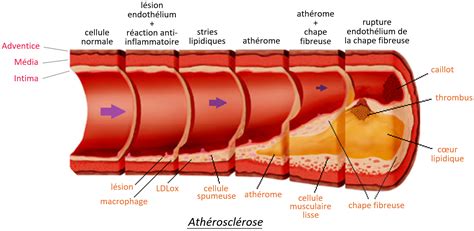
Les Mécanismes Fondamentaux de la Formation des Plaques
La formation d'une plaque d'athérome est initiée par des agressions répétées de l'endothélium artériel. Ces agressions peuvent résulter de divers facteurs, notamment :
- Contrainte physique : Les perturbations du flux sanguin, particulièrement prononcées au niveau des bifurcations artérielles, engendrent des contraintes mécaniques sur la paroi interne. L'hypertension artérielle exacerbe ce phénomène.
- Stress inflammatoire : Le système immunitaire, activé par des facteurs tels que le tabagisme, peut induire une inflammation chronique des parois artérielles. Certaines infections bactériennes ou virales peuvent également contribuer à ce processus inflammatoire.
- Anomalies chimiques : Des déséquilibres chimiques dans le sang, tels qu'un taux de cholestérol élevé (hypercholestérolémie) ou une glycémie anormalement haute (hyperglycémie), comme c'est le cas dans le diabète, jouent un rôle crucial.
Ces agressions déclenchent une cascade d'événements. La paroi artérielle lésée émet des signaux chimiques qui attirent certains globules blancs, spécifiquement les monocytes et les lymphocytes T. Ces cellules migrent alors dans la paroi artérielle où elles se transforment en "cellules spumeuses", caractérisées par leur capacité à accumuler du cholestérol et d'autres lipides. L'accumulation de ces cellules spumeuses stimule la prolifération d'autres cellules, notamment les cellules musculaires lisses présentes dans la paroi artérielle. Au fil du temps, ces cellules spumeuses et d'autres débris cellulaires, y compris du calcium, s'agrègent pour former des dépôts distincts, les athéromes ou plaques athéroscléreuses. Ces plaques sont généralement recouvertes d'une chape fibreuse.
La paroi d'une artère est constituée de plusieurs couches. La couche interne, l'endothélium, est normalement lisse et intacte. L'athérosclérose débute lorsque cette muqueuse subit des dommages ou des altérations. Des globules blancs, tels que les monocytes et les lymphocytes T, sont alors activés, quittent la circulation sanguine et pénètrent dans la paroi artérielle. Une fois à l'intérieur, ils se transforment en cellules spumeuses, qui captent les matières grasses, principalement le cholestérol.
Avec le temps, les cellules musculaires lisses migrent de la couche moyenne de la paroi artérielle vers l'endothélium, où elles se multiplient. Dans ces zones, on observe également une accumulation de tissus conjonctifs et élastiques, de débris cellulaires, de cristaux de cholestérol et de calcium. Cette accumulation de cellules chargées de lipides, de cellules musculaires lisses et d'autres substances forme un dépôt appelé athérome ou plaque athéroscléreuse, recouverte d'une chape fibreuse. L'augmentation de la taille de ces plaques entraîne un épaississement de la paroi artérielle et un rétrécissement de la lumière du vaisseau. Un athérome peut ainsi réduire ou obstruer une artère, ralentissant ou stoppant le flux sanguin. D'autres plaques, bien que ne rétrécissant pas significativement l'artère, peuvent présenter une chape fibreuse fragile. La rupture de cette chape expose le contenu de la plaque à la circulation sanguine, déclenchant la formation de caillots sanguins qui peuvent alors bloquer soudainement l'artère.
La Calcification des Plaques : Une Étape Clé
La calcification est un phénomène courant dans le développement des plaques d'athérome. Avec le temps, le calcium s'accumule dans la matrice de la plaque. Initialement, cette calcification peut être considérée comme une tentative de stabilisation de la plaque, rendant sa structure plus rigide. Cependant, une plaque fortement calcifiée, bien que potentiellement moins susceptible de se rompre de manière aiguë, pose d'autres défis.
Les plaques d'athérome entièrement calcifiées présentent un risque d'infarctus cérébral plus faible que celles qui ne le sont pas. La plupart des plaques d'athérome contiennent des calcifications. L'évaluation de ces plaques très calcifiées est complexe par échodoppler, car les calcifications créent une barrière aux ultrasons. Leur évaluation en angioscanner est également difficile sur les reconstructions, car les calcifications masquent la sténose. L'angio-IRM représente l'examen le plus performant dans ce cas, mais il est souvent nécessaire de le compléter par un échodoppler pour évaluer le retentissement hémodynamique de la sténose. Leur risque embolique est modéré. L'exemple d'une sténose de la carotide interne à 90% avec une ophtalmique amortie illustre la complexité de l'évaluation.
La calcification peut se produire au niveau du bulbe droit, une région particulièrement sujette à l'athérosclérose en raison des turbulences du flux sanguin. La présence de plaques calcifiées dans le bulbe droit peut avoir des implications significatives pour le flux sanguin cérébral, car cette zone est un point de bifurcation majeur des artères carotides communes en artères carotides internes et externes.
Facteurs de Risque : Une Multitude de Causes Contributives
L'athérosclérose est une maladie multifactorielle, influencée par une combinaison de facteurs de risque modifiables et non modifiables.
Facteurs de Risque Non Modifiables :
- Âge avancé : Le risque d'athérosclérose augmente avec l'âge.
- Sexe masculin : Historiquement, les hommes sont plus touchés, bien que cette disparité tende à se réduire chez les femmes, notamment après la ménopause.
- Antécédents familiaux : Une prédisposition génétique existe, particulièrement si des parents proches ont eu des événements cardiovasculaires précoces (avant 55 ans pour les hommes, 65 ans pour les femmes).
- Origine ethnique : Certaines populations, comme les Sud-Asiatiques, présentent un risque accru.
Facteurs de Risque Modifiables :
Ces facteurs peuvent être gérés par des changements de mode de vie et des interventions médicales.
Facteurs liés au mode de vie :
- Tabagisme : Le tabagisme est l'un des facteurs de risque les plus importants et les plus destructeurs. Il endommage l'endothélium, diminue le "bon" cholestérol (HDL), augmente le "mauvais" cholestérol (LDL), favorise la coagulation sanguine et provoque le rétrécissement des artères.
- Inactivité physique : Le manque d'exercice régulier contribue à l'obésité, à l'hypertension artérielle et à des taux de cholestérol anormaux.
- Alimentation déséquilibrée : Une diète riche en sel, en graisses saturées et en sucres, et pauvre en fruits et légumes, favorise l'athérosclérose.
- Stress chronique, colère, dépression et anxiété : Ces états psychologiques peuvent avoir un impact négatif sur la santé cardiovasculaire.
- Consommation excessive d'alcool : Une consommation d'alcool non modérée est un facteur de risque.
Autres maladies affectant le cœur, les reins et le métabolisme :
- Diabète ou prédiabète : Une glycémie élevée endommage les vaisseaux sanguins et accélère le développement de l'athérosclérose, affectant à la fois les petites et les grosses artères.
- Hypertension artérielle : Une pression artérielle constamment élevée exerce une contrainte sur les parois artérielles, favorisant les lésions. Le risque cardiovasculaire commence à augmenter dès que la pression artérielle dépasse 115/75 mmHg.
- Obésité : L'excès de poids, particulièrement l'obésité abdominale, est étroitement lié à l'hypertension, au diabète de type 2 et à des taux de cholestérol élevés.
Taux de cholestérol anormaux :
- Cholestérol LDL élevé : Le "mauvais" cholestérol, lorsqu'il est en excès, s'accumule dans les parois artérielles. Un régime riche en graisses saturées contribue à cette élévation chez les individus prédisposés.
- Lipoprotéine(a) élevée : Cette particule contenant du cholestérol est également un facteur de risque indépendant pour les crises cardiaques et les AVC.
- Triglycérides élevés : Un taux élevé de triglycérides augmente légèrement le risque d'athérosclérose.
- Il est important de noter qu'un taux élevé de cholestérol HDL, le "bon" cholestérol, est protecteur et réduit le risque d'athérosclérose.
Inflammation :
- Taux élevé de protéine C-réactive (CRP) : La CRP est un marqueur d'inflammation, et des taux élevés sont associés à un risque cardiovasculaire accru.
- Maladies auto-immunes ou inflammatoires : Des affections comme la polyarthrite rhumatoïde, le lupus érythémateux systémique, ou le psoriasis, sont liées à un risque plus élevé d'athérosclérose.
- Hématopoïèse clonale de potentiel indéterminé (CHIP) : Des mutations génétiques dans les cellules sanguines, même sans autres anomalies, augmentent le risque de maladie coronarienne.
Infections :
- Certaines infections, comme le VIH, Chlamydia pneumoniae, le cytomégalovirus, Helicobacter pylori, le COVID-19, les infections parodontales, la grippe, et le virus respiratoire syncytial (VRS), ont été associées à un risque accru d'athérosclérose, potentiellement en raison de leur capacité à endommager la muqueuse des vaisseaux sanguins ou à exacerber l'inflammation.
Autres facteurs :
- Radiothérapie : La radiothérapie, notamment thoracique, peut induire des lésions des parois vasculaires.
- Certains traitements de chimiothérapie : Peuvent avoir des effets néfastes sur le cœur, parfois avec un délai d'apparition.
- Complications de grossesse : Chez les femmes, des complications comme la prééclampsie sont associées à un risque accru d'athérosclérose à long terme.
#2 - Maladies cardiovasculaires : Comprendre les facteurs de risque pour mieux prévenir
Manifestations Cliniques : Quand les Plaques Affectent le Flux Sanguin
Les symptômes de l'athérosclérose varient considérablement en fonction de l'artère touchée et de la manière dont le rétrécissement ou l'obstruction se produit.
Sténose Progressive :
Lorsque le rétrécissement d'une artère est progressif, le premier symptôme peut être une douleur ou une crampe. Cela survient lorsque les tissus irrigués par cette artère ne reçoivent pas suffisamment d'oxygène pour répondre à la demande, particulièrement lors d'un effort. Par exemple, une douleur thoracique (angine de poitrine) peut apparaître pendant l'effort et disparaître au repos.
Les sténoses carotidiennes, affectant les artères qui irriguent le cerveau, sont souvent asymptomatiques jusqu'à un événement aigu. Le risque d'accident vasculaire cérébral (AVC) est directement lié au degré de sténose. Une plaque d'athérome dans la carotide peut évoluer, entraînant une nécrose ou un hématome, pouvant conduire à l'occlusion de l'artère. Bien que parfois sans symptôme préalable, ces plaques sont la cause principale des AVC liés à la carotide.
L'athérome se forme par épaississement de la couche moyenne de la paroi artérielle. Une plaque de volume modéré, responsable d'une sténose inférieure à 70%, ne ralentit généralement pas le flux sanguin et présente une structure fibreuse. Tant que la nécrose ou l'hématome reste confiné à la plaque, le risque est limité. Cependant, si ces éléments s'étendent jusqu'à l'intima, la couche interne de la paroi artérielle, cette dernière devient la seule barrière entre la lésion et la circulation sanguine. Lorsque la plaque devient très volumineuse, la lumière artérielle se rétrécit à un point tel que le sang ne peut plus passer et coagule, entraînant une occlusion. Dans de tels cas, des artères communicantes, comme celles du polygone de Willis, peuvent tenter de suppléer le flux sanguin vers le cerveau. Si ces artères communicantes sont de petit calibre ou absentes, l'apport d'oxygène au cerveau devient insuffisant.
Le degré de sténose carotidienne est un élément déterminant dans la décision thérapeutique. En l'absence de symptômes, et si le cerveau est bien perfusé par l'autre carotide, une intervention chirurgicale n'est généralement pas indiquée, le risque d'AVC étant alors faible. Il est à noter qu'une plaque d'athérome très calcifiée présente un risque d'AVC plus faible qu'une plaque non calcifiée, dite molle ou hypodense. Cette dernière peut se rompre, libérant du matériel athéromateux qui migre vers le cerveau, créant un risque d'embolie. Le risque d'AVC dépend de la présence et de l'association de ces différents critères. Lors de la détection d'une plaque d'athérome chez un patient ayant déjà fait un AVC, il est crucial d'exclure d'autres causes potentielles, notamment cardiaques.
Rupture de Plaques et Événements Aigus :
Les plaques d'athérome peuvent également se fragiliser et se rompre. Cette rupture expose le contenu thrombogène de la plaque à la circulation sanguine, déclenchant une réponse de coagulation rapide. Cela conduit à la formation d'un caillot sanguin (thrombus) qui peut obstruer soudainement l'artère. C'est la cause principale des crises cardiaques (infarctus du myocarde) et des accidents vasculaires cérébraux (AVC). Parfois, des fragments de la plaque ou du caillot peuvent se détacher et migrer dans la circulation, obstruant une artère plus petite ailleurs dans le corps (embolie). La composition de la plaque, notamment sa teneur en lipides oxydés et en cellules inflammatoires, ainsi que la fragilité de sa chape fibreuse, sont des facteurs déterminants dans son instabilité et son potentiel de rupture. Une plaque "vulnérable" est une plaque dont la chape fibreuse est amincie, augmentant le risque de rupture.
Les processus naturels de guérison peuvent parfois intervenir après une rupture de plaque. La coagulation forme un thrombus qui peut cicatriser. Ce thrombus peut être ensuite dissous par un processus appelé fibrinolyse. Dans ce cas, la plaque s'épaissit légèrement sans entraîner de symptômes majeurs. Cependant, le caillot peut persister et obstruer l'artère, ou se détacher partiellement et migrer (embolisation), causant une obstruction plus distale.
Diagnostic et Prise en Charge
Le diagnostic de l'athérosclérose repose sur l'évaluation des facteurs de risque, l'examen clinique et divers examens d'imagerie. L'échodoppler artériel permet de visualiser l'épaississement des parois artérielles et d'évaluer le débit sanguin. L'angioscanner ou l'angiographie par résonance magnétique fournissent des images détaillées des artères.
Le traitement de l'athérosclérose est global et vise à ralentir sa progression et à prévenir les complications.
Modifications du Mode de Vie :
La première ligne de traitement consiste en des changements d'habitudes de vie :
- Arrêt du tabac
- Adoption d'une alimentation saine et équilibrée
- Pratique d'un exercice physique régulier
- Contrôle du poids
- Gestion du stress
Traitements Médicamenteux :
Si les modifications du mode de vie ne suffisent pas, des médicaments peuvent être prescrits pour cibler les facteurs de risque spécifiques, tels que :
- Médicaments pour abaisser le cholestérol (statines)
- Médicaments pour contrôler la pression artérielle (antihypertenseurs)
- Médicaments pour contrôler la glycémie (antidiabétiques)
- Antiagrégants plaquettaires (aspirine, clopidogrel) pour réduire le risque de formation de caillots.
Interventions Médicales :
Dans les cas de sténoses sévères ou symptomatiques, des interventions peuvent être nécessaires :
- Angioplastie avec pose de stent : Une procédure mini-invasive où un ballonnet est utilisé pour dilater l'artère rétrécie, souvent suivi de la pose d'un stent pour maintenir le vaisseau ouvert.
- Chirurgie : L'endartériectomie (ablation de la plaque) ou le pontage (création d'un nouveau passage pour le sang contournant l'obstruction) sont des options chirurgicales.
La prise en charge est personnalisée en fonction de l'état de santé du patient, de son âge, et des causes primaires de l'athérosclérose. La prévention et la gestion continue des facteurs de risque sont essentielles pour réduire les conséquences de cette maladie diffuse et empêcher son évolution vers des stades plus graves. L'athérosclérose, y compris la calcification des plaques dans le bulbe droit, est une condition qui nécessite une surveillance et une gestion à long terme pour préserver la santé cardiovasculaire.